Van de totale uitgaven voor sociale zekerheid komen door gezondheidsverschillen.

Nederland kent grote ongelijkheid. Leef je in armoede? Dan overlijd je gemiddeld 7 tot 8 jaar eerder dan mensen met een hoog inkomen. En je wordt gemiddeld 25 jaar eerder ziek. Bijvoorbeeld door verhoogde risico’s op diabetes, longziekten, stress en depressie. Armoede is niet de enige oorzaak van gezondheidsverschillen. Ook opgroeien, werken en wonen in een gezonde of ongezonde omgeving heeft grote invloed op verschillen in ervaren gezondheid. Daarnaast spelen het sociale netwerk, de kennis en vaardigheden van een mens en/of de toegankelijkheid van goede, betaalbare en begrijpelijke zorg een grote rol in het ontstaan en voortbestaan van gezondheidsverschillen.
Deze gezondheidsverschillen zijn onrechtvaardig en vermijdbaar. We weten wat er nodig is om gelijke kansen op gezondheid te stimuleren. Toch zien we dat de gezondheidsverschillen in de afgelopen jaren niet kleiner zijn geworden en zelfs lijken toe te nemen.
Goede gezondheidszorg is voor veel mensen een belangrijk thema blijkt uit onderzoek van Zorginstituut Nederland in 2022: 70% van de Nederlanders wil de zorg anders organiseren om deze goed, toegankelijk en betaalbaar te houden. De zorg staat onder druk en is niet langer toekomstbestendig.
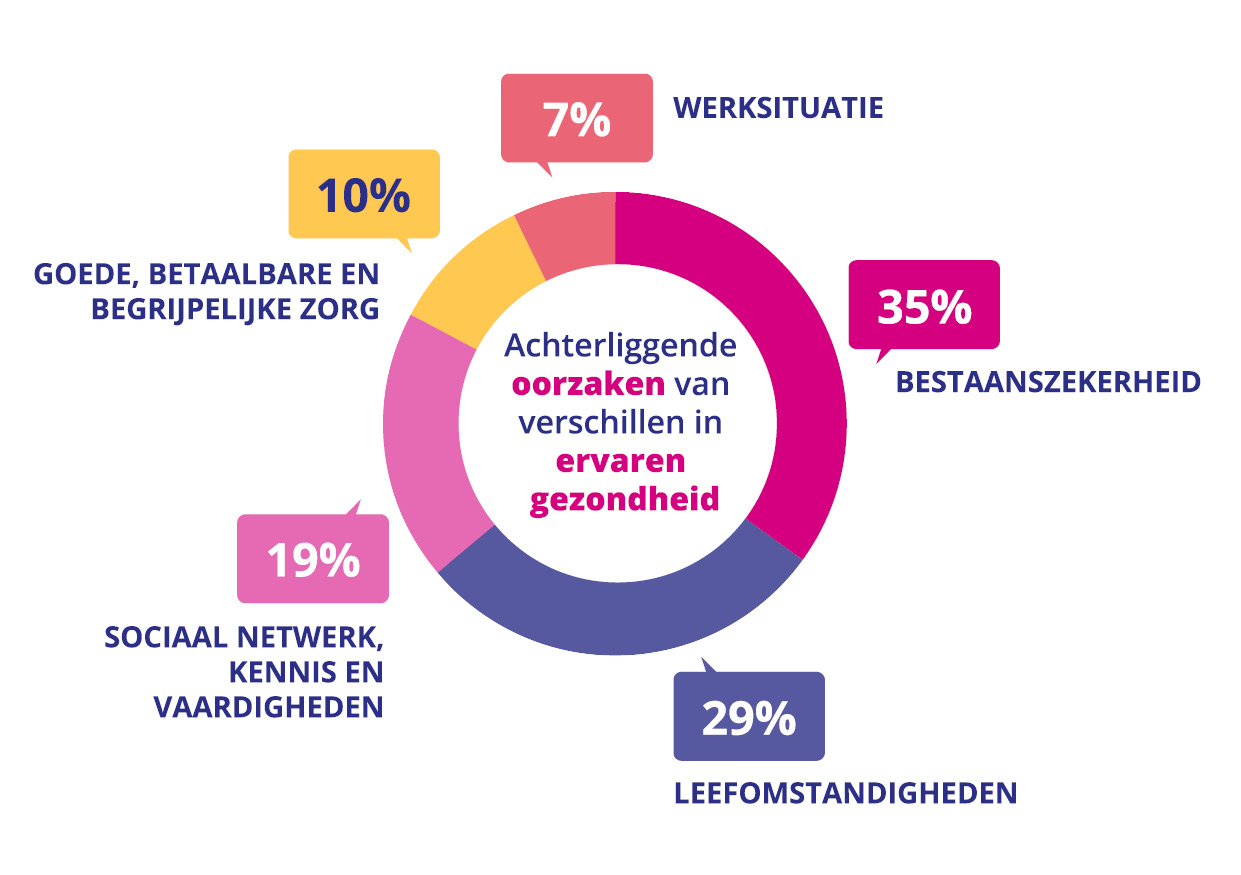
We kunnen drie vliegen in één klap slaan: gezondheidsverschillen verkleinen, de gezondheid van Nederlanders verbeteren én de druk op de zorg verminderen. Daarvoor moeten we over de muren van de zorg heen kijken naar andere beleidsterreinen. Het is namelijk bekend dat de gezondheidszorg slechts voor 11% bepalend is voor het bestaan van gezondheidsverschillen. Terwijl een ongezonde leefomgeving en bestaansonzekerheid samen 64% van deze verschillen veroorzaken.
Gezondheid en welzijn van Nederlanders is te lang gezien als de verantwoordelijkheid van de zorg alleen. De realiteit is dat het een gedeelde opgave is voor alle beleidsterreinen. Internationaal spreekt men over “Health in All Policies”. Niemand kan er omheen: alleen al in de EU worden de kosten van gezondheidsverschillen geschat op 980 miljard per jaar. Dit laat zien dat investeren in gezondheid loont op andere beleidsterreinen. Het heeft bijvoorbeeld een positief effect op de krapte op de arbeidsmarkt en de uitgaven in het sociaal domein, aangezien gezonde mensen meer en langer kunnen werken. En kinderen die zich (mentaal) gezond voelen, kunnen zich beter ontwikkelen en makkelijker leren op school.
The European health equity status report. WHO, 2019
Alleen al in de EU worden de kosten van gezondheidsverschillen geschat op 980 miljard per jaar!
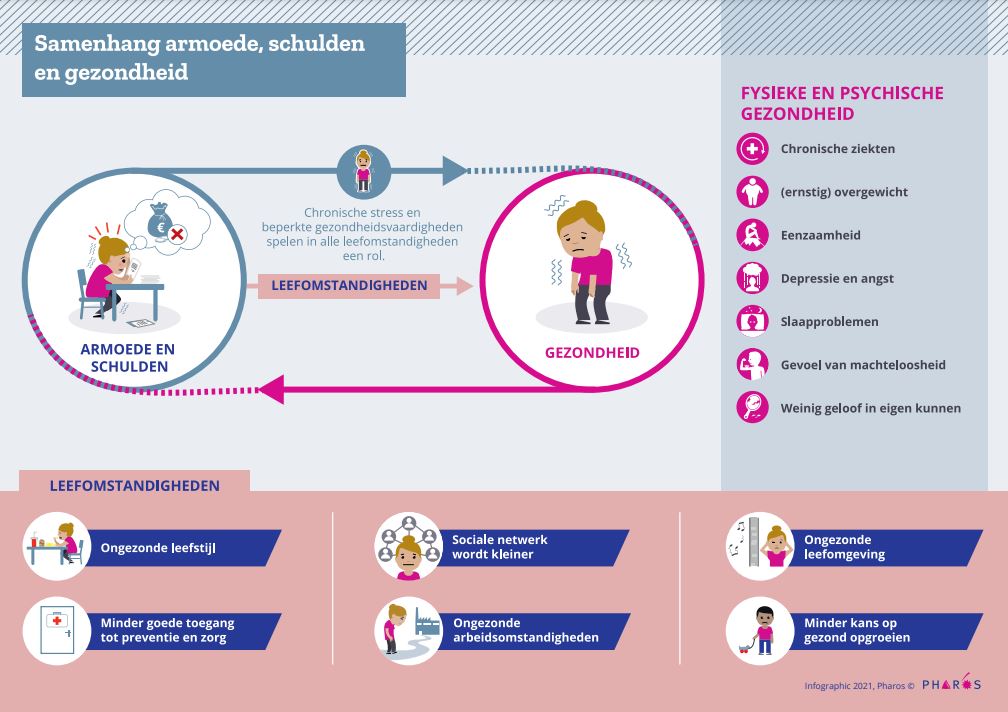
Bestaansonzekerheid is de belangrijkste oorzaak van gezondheidsverschillen. Veel Nederlanders komen terecht in de vicieuze cirkel van financiële onzekerheid en ongezondheid. De onzekerheid over bijvoorbeeld het wel of geen werk hebben, wel of niet voldoende geld hebben om eten en kleding (voor de kinderen) te kunnen kopen, wel of niet medicijnen of zorg gebruiken vanwege de eigen bijdrage veroorzaakt stress. Als die stress te lang aanhoudt spreken we van chronische stress. Dit leidt direct en indirect tot gezondheidsproblemen. is onder andere een belangrijke veroorzaker van hart- en vaatziekten, diabetes, depressie en vermindert de werking van het immuunsysteem.
Ongeveer 1 op de 15 kinderen groeit in Nederland op in armoede. We weten dat langdurige armoede en problematische schulden de kans vergroten op een minder goede start van het leven. Kinderen en jongeren die in armoede leven hebben meer lichamelijke en psychische klachten dan hun meer welvarende leeftijdgenoten. Ook hebben zij vaker overgewicht, voelen ze zich minder gelukkig en zijn ze negatiever over hun leven en toekomst.
Armoede en schulden leiden relatief vaak tot ongezondheid. En vice versa: een slechtere gezondheid kan leiden tot financiële problemen, bijvoorbeeld door het maken van zorgkosten of gedwongen minder moeten gaan werken. Bestaansonzekerheid gaat echter niet alleen over armoede. Het recente rapport van de Wetenschappelijke Raad voor het Regeringsbeleid (WRR) over “Grip” toont aan dat in Nederland veel mensen onzekerheid ervaring in de vorm van een gebrek aan grip op hun eigen leven. Dit gebrek aan grip kan hun gezondheid aantasten en hun welzijn en tevredenheid verminderen, wat een bron kan worden van maatschappelijk onbehagen.
Onder Nederlanders leeft nog steeds een hardnekkig vooroordeel dat een ongezonde leefstijl een rationele, bewuste en individuele keuze is. Dit zet de solidariteit van onze samenleving onder druk. Zo blijkt uit onderzoek van Zorginstituut Nederland dat er minder bereidheid is om mee te betalen aan de zorg voor mensen met een ongezonde leefstijl: 4 op de 10 Nederlanders vindt dat mensen die ongezond leven een hogere zorgpremie moeten betalen. Echter, de omgeving en de omstandigheden waarin mensen opgroeien, leven, wonen en werken zijn van grote invloed op onze gezondheid en (ook indirect via onze) leefstijl.
Zonder aandacht en een doelgerichte aanpak voor het vergroten van bestaanszekerheid en grip op het eigen leven is het in de zorg “dweilen met de kraan open”. De grootste uitdaging is om de stelsels van zorg en sociale ondersteuning te vereenvoudigen. Daarbij is het belangrijk te beseffen dat de doelgroep die van de voorzieningen gebruik maakt vaak moeite heeft met lezen en schrijven en/of over ontoereikende (digitale) vaardigheden beschikt. Passende en begrijpelijke stelsels van zorg en sociale zekerheid zullen getransformeerd moeten worden met de leefwereld als uitgangspunt, in nauwe samenwerking met de mensen om wie het gaat.
De plek waar je wieg staat, is direct van invloed op de latere gezondheid van mensen. Sterker nog, het is verantwoordelijk voor 29 procent van de gezondheidsverschillen. Er zijn grote verschillen tussen wijken en gebieden in de mate waarin de omgeving de gezondheid van mensen stimuleert of juist belemmert. Denk daarbij aan zaken als luchtkwaliteit, het binnenmilieu (bijvoorbeeld vocht en schimmels in huis), onveiligheid, geluidsoverlast of gebrek aan bepaalde voorzieningen. Veel van deze ongunstige factoren komen vaker voor in kwetsbare wijken, dan in welvarende wijken. Daarnaast is onder inwoners in deze wijken vaak sprake van een stapeling aan factoren die de gezondheid negatief beïnvloeden.
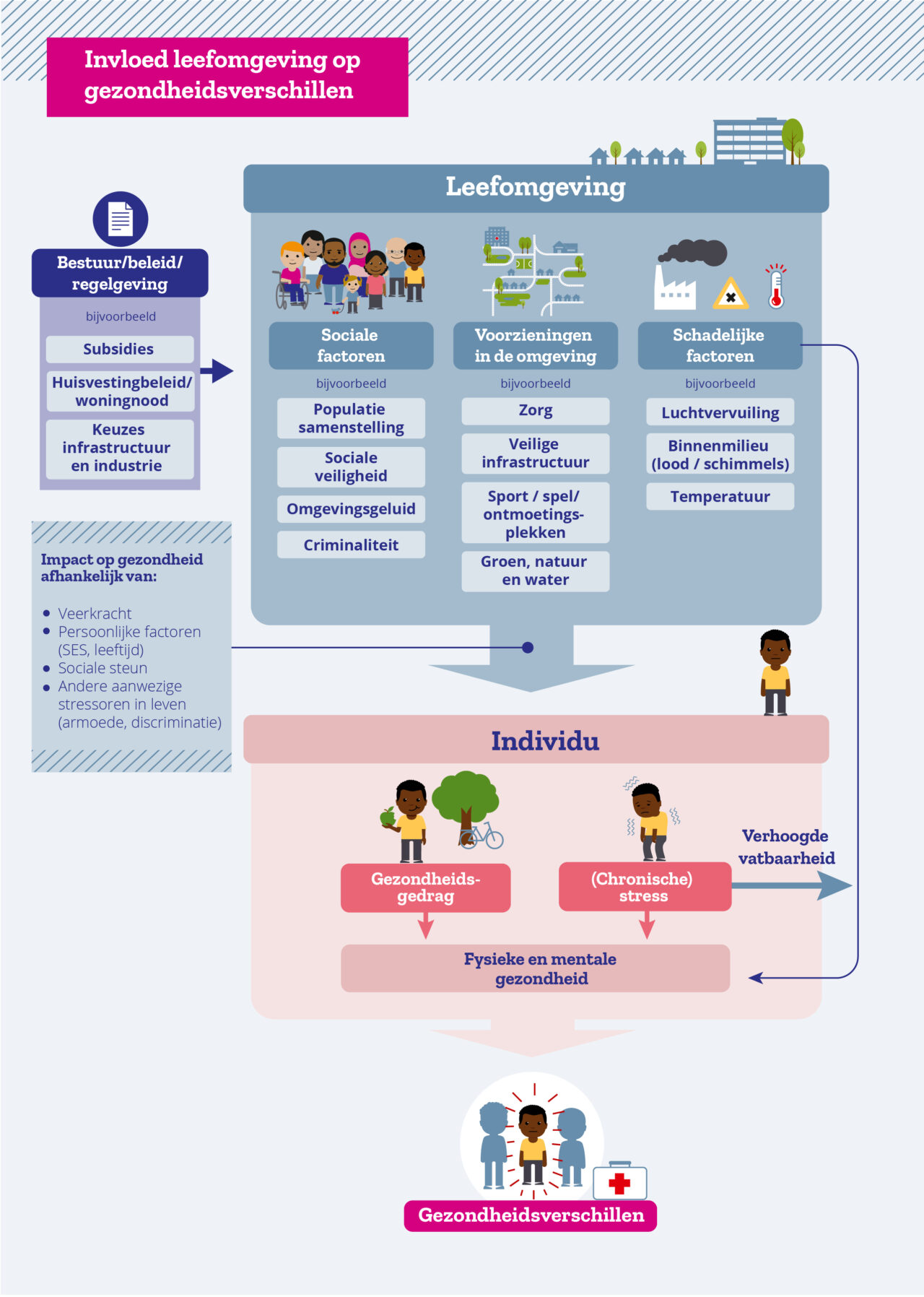
Behalve omgevingsfactoren spelen bijvoorbeeld bestaansonzekerheid, moeite hebben met lezen en schrijven of gebrek aan sociale steun een rol. Het gevolg is dat inwoners in deze wijken gemiddeld aan veel meer stressoren worden blootgesteld dan inwoners in welvarende wijken. Dit leidt over het algemeen tot meer langdurige stress met grote gevolgen voor de gezondheid en tot meer ongezonde ‘keuzes’ (denk aan roken, weinig bewegen, ongezonder eten).
De leefomgeving is kortom een belangrijke determinant die een deel van de verschillen in gezondheid tussen inwoners in welvarende en minder welvarende wijken kan verklaren.
Kort samengevat kan de samenhang tussen de leefomgeving en gezondheid op verschillende manieren verlopen. Een deel indirect verloopt via de impact van (chronische) stress op gezondheid, een deel via de relatie met leefstijl en gedrag en tot slot direct als gevolg van de impact van schadelijke factoren en stoffen.
De fysieke omgeving speelt ook een belangrijke rol in de mate van sociale interactie van mensen onderling, de sociale cohesie in de wijk en de veiligheid die wordt ervaren. Daarnaast zijn de fysieke toegankelijkheid van zorgvoorzieningen, goed vervoer, goede scholen en werk in de buurt van grote invloed op de kwaliteit van de leefomgeving. Op al deze domeinen liggen kansen om gezondheid via de omgeving te beïnvloeden.
Van de totale uitgaven voor sociale zekerheid komen door gezondheidsverschillen.
'1,3 miljoen mensen voelen grote afstand tot de samenleving.'
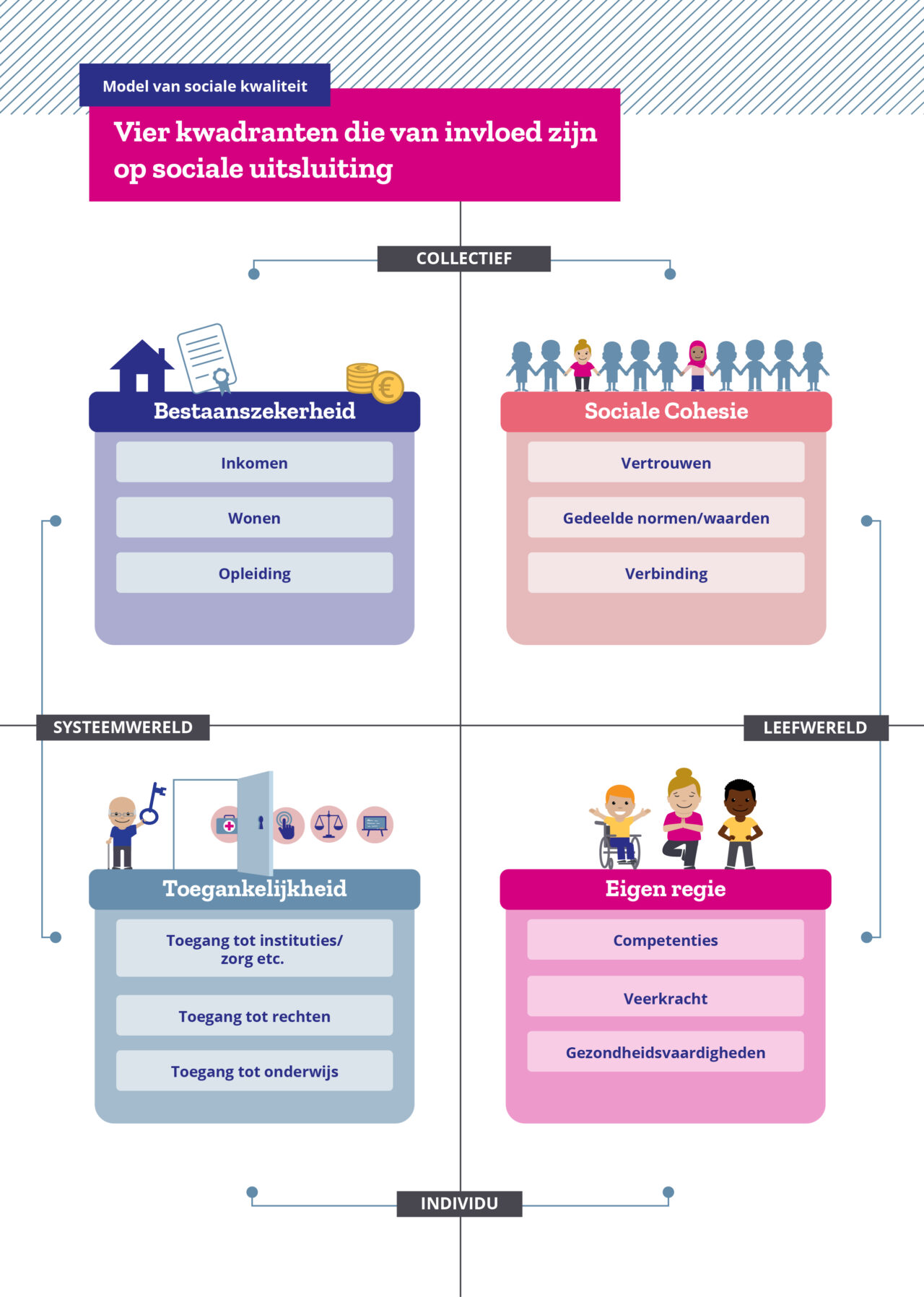
Volgens het SCP voelt een op de tien volwassenen (1,3 miljoen mensen) grote afstand tot de samenleving. Zij voelen zich niet gezien en gehoord in de maatschappij. Ze hebben moeite om toegang te krijgen tot passende zorg en ondersteuning, doordat systemen (in hun ogen) steeds complexer worden. Deze mensen hebben minder vaak een financieel of sociaal vangnet om de gevolgen hiervan op te vangen, wat kan leiden tot minder participatie in de samenleving en sociaal isolement.
Niet meetellen, aan de zijlijn staan, het gevoel van sociale uitsluiting: een aantal ontwikkelingen hebben dit steeds zichtbaarder gemaakt in de afgelopen jaren. Denk aan de coronacrisis, energiecrisis en de inflatie. Deze ontwikkelingen hebben de bestaande sociale ongelijkheden nog eens versterkt en daarmee extra blootgelegd. Maar ook het huidige discours rondom vluchtelingen, migratie en diversiteit zorgt voor groeiende tegenstellingen in de samenleving en werkt discriminatie, vooroordelen en negatieve stereotypering in de hand. Discriminatie, zowel op basis van migratieachtergrond als op basis van sociale klasse, kan een substantiële bron zijn van ervaren uitsluiting en verminderde kwaliteit van leven. Voor meer informatie kun je ook deze en deze bronnen bekijken.
Een andere ontwikkeling is de verregaande digitalisering van de samenleving. Dit heeft voordelen, maar kan ook sociale uitsluiting veroorzaken. Mensen zonder toegang tot internet of digitale vaardigheden kunnen moeite hebben om gelijke toegang te krijgen tot informatie, online diensten en kansen op werk. Dit kan leiden tot een grotere kloof. Daar bovenop heeft de jarenlange nadruk in beleid op individualisme, zelfredzaamheid en eigen verantwoordelijkheid bepaalde, groepen buitenspel gezet.
Sociale uitsluiting heeft directe en indirecte gevolgen voor de gezondheid en het welzijn van mensen. In Nederland vereist toegang tot huisvesting, maatschappelijke ondersteuning, adequate gezondheidszorg en basisbehoeften een bepaald niveau van kennis en vaardigheden. Als je niet de vereiste kennis en vaardigheden hebt en/of het ontbreekt je aan het sociale netwerk om de juiste ondersteuning te zoeken, word je vaak gezien als minderwaardig of kwetsbaar. Dit heeft impact op niveaus van stress en grip met bijbehorende directe en indirecte gevolgen voor gezondheid.
De zorg staat onder druk en is niet langer toekomstbestendig. 70% van de Nederlanders wil de zorg anders organiseren.
Een kwart van de Nederlanders vindt dat mensen die ongezond leven een hogere zorgpremie moeten gaan betalen.
Van de totale zorgkosten komen door gezondheidsverschillen.
De betaalbaarheid van en toegang tot onze zorg staan onder druk. We hebben te maken met een groot en groeiend personeelstekort, terwijl de vraag naar zorg alleen maar toeneemt. Daarnaast stijgen de kosten van de zorg tot enorme hoogte en als we niets doen besteedt elke Nederlander in de toekomst een derde van zijn/haar inkomen aan zorg. Het Zorginstituut Nederland (ZIN) luidt hierover terecht de alarmklok en roept op om hierover een politiek en maatschappelijk debat te voeren.
Het beschikbare informatie- en voorlichtingsmateriaal is voor 3,5 miljoen mensen in Nederland niet altijd voldoende toegankelijk en begrijpelijk.
Vaak wordt gesproken over ‘passende zorg’ als tovermiddel voor alle problemen. Maar even vaak is dat een synoniem voor stevige bezuinigingen op de zorgkosten, waarbij het risico op ziekte steeds meer bij de individuele burger komt te liggen. Als alleen kostenbeheersing en het terugdringen van het aantal behandelingen uitgangspunten zijn bij de noodzakelijk beslissingen rond de inrichting van ons zorgsysteem, dan wordt de zorg steeds meer een luxegoed dat niet iedereen zich meer kan permitteren. En dan worden de gezondheidsverschillen in Nederland nóg groter.
Inclusieve passende zorg houdt rekening met de verschillende sociaaleconomische en maatschappelijke omstandigheden waarin mensen in Nederland leven. Het houdt rekening met risicofactoren als beperkte gezondheidsvaardigheden, onzekere werk- en woonomstandigheden en een ongunstige financiële situatie. Met onbegrijpelijkheid van (medische) informatie en de onbereikbaarheid van zorg. Zo is het beschikbare informatie- en voorlichtingsmateriaal voor 3,5 miljoen mensen in Nederland niet voldoende toegankelijk en begrijpelijk. Zij weten niet wat ze moeten doen na het lezen, bekijken of beluisteren ervan.
Goede, betaalbare, begrijpelijke, passende zorg vergt een grote mate van creativiteit van de overheid en uitvoeringsorganisaties. Alleen door mensen ongelijk te behandelen, kom je tot meer gelijkheid. Dat je meer rekening houdt met mensen die minder hebben en waarvoor de zorg minder goed bereikbaar is en die daardoor minder lang gezond leven. Dat je kijkt naar oorzaken van gezondheidsverschillen en als overheid ook oog hebt voor je eigen rol in het ontstaan van ziekte en ongezondheid. Kortom: houd hier rekening mee in beleid en durf ongelijk te investeren in verschillende groepen als dat noodzakelijk is voor gelijke gezondheidsuitkomsten.
Passende zorg is vooral een kwestie van goede zorg. En dus vooral ook voor de mensen in risicovolle omstandigheden, die de zorg het hardst nodig hebben. Als de overheid die stap zet dan levert dat ons als samenleving uiteindelijk ook nog eens het meeste op. Te beginnen bij het beheersbaar houden van onze collectieve zorgkosten.
Verlies aan arbeidsproductiviteit van het BNP door gezondheidsverschillen.
Gezondheid en werk zijn voor Nederlanders de belangrijkste onderdelen van brede welvaart en zijn nauw met elkaar verbonden. Ongezondheid heeft verregaande gevolgen voor de arbeidsmarkt. De arbeidsdeelname van mensen met een slechte gezondheid ligt veel lager dan van gezonde mensen. Tegelijkertijd heeft een ongezonde werkomgeving grote gevolgen voor de gezondheid van werknemers.
Een werkomgeving kan ook ongezond worden als gevolg van discriminatie. In de zorg speelt dat nog een grote rol, zo blijkt uit onderzoek van Pharos. Zorgverleners die discriminatie ervaren hebben een grotere kans op een minder goede mentale gezondheid. Daarnaast is discriminatie door patiënten, managers en collega’s een belangrijke reden voor werknemers hun organisatie te verlaten. Discriminatie kan ervoor zorgen dat medewerkers zich minder betrokken voelen bij de werkgever. In sommige gevallen zoeken zij daardoor ander werk (15%) of stoppen zij met werken (6%). Er zijn veel handvatten voor organisaties in de zorg en daarbuiten beschikbaar die helpen om discriminatie op de werkvloer tegen te gaan.
Bovenstaande uitdagingen zijn extra relevant in deze tijd waarin we te maken hebben met structurele krapte op de arbeidsmarkt, met name onder praktisch geschoolden. Bedrijven hebben te maken met hoge kosten als gevolg van ziekteverzuim, productiviteitsverlies en hogere premies. Ook in het sociaal domein ontstaan er extra hoge kosten voor de mensen die met die gezondheidsproblemen kampen en daardoor aanspraak moeten doen op afhankelijkheid van socialezekerheiduitkeringen. Volgens schattingen gaat het om tientallen miljarden euro’s aan private en maatschappelijke kosten.
Net als bij regelingen en voorzieningen rondom bestaanszekerheid, zien we dat in het arbeidsmarktbeleid veel burgers vastlopen in de vele rechten en plichten die verband houden met arbeidstoeleiding en re-integratie. Gemeenten geven zelf aan niet altijd voldoende begeleiding te kunnen geven aan de mensen die een meer intensieve bemiddeling nodig hebben, vaak mensen met een meervoudige problematiek. Hierdoor krijgen mensen (onnodig) te maken met een blijvende of zelfs toegenomen werk- en inkomensonzekerheid. Door de behoeften van burgers (en uitvoeringsorganisaties op de werkvloer) meer centraal te stellen, zou het mogelijk moeten zijn om veel meer mensen in een kwetsbare positie aan duurzaam werk te helpen, wat een positief effect heeft op hun gezondheid en welzijn. Nu ervaren nog te veel mensen onvoldoende grip op hun leven als gevolg van de complexiteit en hun wantrouwen in systemen, wat leidt tot meer gezondheidsproblemen en zelfs eerder overlijden.
Daarom roept de Sociaal-Economische Raad in haar recente briefadvies op tot goed betaald werk voor iedereen die dat kan: “Er moet dringend werk worden gemaakt van een inclusievere en gezondere arbeidsmarkt: werk is op zichzelf genomen het beste medicijn, maar (nog) niet voor iedereen even toegankelijk, duurzaam of van voldoende kwaliteit.”